Залог долголетия: как проверить здоровье сердца и сосудов
Заболевания сердечно-сосудистой системы — главная причина смерти людей во всем мире. По оценке Всемирной организации здравоохранения, ежегодно от этих болезней умирают порядка 18 миллионов человек.
В России профилактика кардиологических заболеваний является одним из приоритетов нацпроекта «Здравоохранение». Он реализуется по решению Президента Владимира Путина. Рассказываем, что нужно учитывать, чтобы жить дольше, а также как проверить здоровье сердца и сосудов.
Как влияет образ жизни
Риск кардиологических заболеваний повышен у людей, которые курят, мало двигаются, неправильно питаются.
В частности, у тех, кто курит табак, подобные проблемы со здоровьем возникают в среднем в четыре раза чаще, чем у некурящих и бросивших курить людей. Вероятность ишемии увеличивается в 2,2 раза, а внезапной смерти — в 4,9 раза. Риск инфаркта миокарда (сердечной мышцы) возрастает в 2 раза, причем, чем младше курильщик, тем больше шанс, что он погибнет.
При курении табака риск инфаркта миокарда возрастает в 2 раза, причем, чем младше курильщик, тем больше шанс, что он погибнет
Это связано с двумя основными причинами. Во-первых, из-за углекислого газа в сигаретном дыме организм страдает от кислородного голодания. Особенно негативно это влияет на сердце и головной мозг.
Во-вторых, никотин провоцирует резкий выброс адреналина, который называют «гормоном стресса». Из-за него кровеносные сосуды сужаются. При этом одновременно никотин мешает выработке гормона простациклина, который нужен, чтобы сосуды расширились обратно. Кроме того, из-за адреналина растут артериальное давление и пульс. При этом никотин нарушает проницаемость клеточных мембран. Это в свою очередь приводит к дефициту кальция, без которого сердечная мышца не может нормально сокращаться.
Сердце курильщика оказывается перегружено. Уже через пять лет регулярного курения при обследовании фиксируются изменения миокарда: мышца становится «перекаченной», как бицепсы бодибилдера. Такому сердцу нужно больше кислорода и питательных веществ для нормальной работы, но сосуды теряют эластичность из-за атеросклеротических бляшек и сила кровотока падает. В попытках компенсировать это орган начинает работать еще интенсивнее и перенапрягается все сильнее. Как итог развивается сердечная недостаточность.
Отсутствие физической активности увеличивает риск развития кардиологических заболеваний системы на 25-35%. Нехватка движения сказывается на нейронах в части головного мозга, которая контролирует в том числе кровяное давление. Ожирение в свою очередь повышает вероятность инфаркта и инсульта. Кроме того, при сидячем образе жизни больше шансов столкнуться с тромбозом глубоких вен нижних конечностей. Он особенно опасен тем, что поначалу может протекать бессимптомно и лишь на более поздних стадиях дать о себе знать отеками ног, покраснениями и болями в области закупоренного сосуда.
Что касается питания, тем, кто заботится о сердце и сосудах, стоит отказаться от искусственных жиров (транс-жиров), которых много, например, в маргарине, фастфуде, печеньях и крекерах. Не стоит перебарщивать и с натуральными насыщенными жирами: кондитерскими изделиями, особенно с пальмовым и кокосовым маслом, жирными молочными продуктами. Это важно помнить тем, кто следит за уровнем холестерина в крови. В свою очередь увлечение соленой пищей может аукнуться повышенным кровяным давлением, а неуемным сладкоежкам грозят ожирение и диабет.
Абсолютно безвредной дозы спиртного не существует, а вот кофе для тех, у кого нет серьезных проблем с сердцем, безопасен
Особенно часто нездоровая концентрация жиров, соли и сахара встречается в обработанных продуктах и полуфабрикатах. Они к тому же редко содержат достаточно витаминов и минералов. Такую бесполезную для организма пищу лучше включать в меню как можно реже.
Чрезмерное употребление алкоголя одновременно связывают и с гипертонией, и ожирением. При этом абсолютно безвредной дозы спиртного не существует. А вот кофе для тех, у кого нет серьезных проблем с сердцем, безопасен. Но лучше все же не пить более трех чашек в день (особенно мужчинам, так как для них в этом случае растет вероятность инфаркта).
Когда необходимо провериться
Даже если человек здоров, в целях профилактики стоит все равно проходить осмотр у врача хотя бы раз в год. Особенно это важно тем, у кого есть факторы риска развития кардиологических заболеваний, то есть курильщикам, людям с избыточной массой тела, высоким уровнем холестерина и малоподвижным образом жизни, любителям спиртного, диабетикам, пациентам с заболеваниями почек.
Тревожными признаками сердечно-сосудистых заболеваний считаются:
— одышка, плохая переносимость физических нагрузок,
— боль за грудиной,
— нарушение частоты сердечных сокращений, аритмия,
— кашель без простуды,
— внезапное ухудшение зрения,
— повышенная потливость,
— отечность конечностей и лица,
— головокружение, особенно при отсутствии нагрузок,
— изменение давления,
— кратковременные задержки дыхания во сне,
— ранняя седина,
— тошнота без признаков расстройства пищеварительной системы,
— пульсация в затылке,
— бледные или синие губы,
— небольшие отложения жира на разных частях тела, включая веки и шею,
— обесцвеченные утолщенные ногти, синие ногтевые пластины (гематомы под ногтем).
Помимо этого, о проблемах может сигнализировать снижение полового влечения.
Обратите внимание, что пониженное давление менее опасно, чем повышенное. При гипотонии возможно головокружение и даже обмороки, но гипертония более коварна: человек может чувствовать себя прекрасно, а затем внезапно пережить инсульт. На головную боль ориентироваться не стоит, так как этого симптома даже при сильно повышенном давлении может и не быть.
Тем, у кого уже диагностировано кардиологическое заболевание, необходимо проходить обследование как минимум каждые полгода. Таким пациентам жизненно важно проверять состояние миокарда, клапанов и коронарных сосудов, а также отслеживать образование тромбов.
Сердечно-сосудистая система и COVID-19
Тем, кто в последние годы переболел новой коронавирусной инфекцией, тоже стоит уделить значительное внимание не только легким, но и сердцу, сосудам. Коварная болезнь протекает с заражением крови и часто сопровождается повышенной свертываемостью крови, повреждением внутреннего сосудистого эпителия и истончением стенок сосудов, воспалением миокарда.
При этом оказывается затруднен естественный процесс уничтожения небольших сгустков крови, отмерших тромбоцитов и расщепления белков. В результате сосуды и сердце испытывают очень высокую нагрузку, риск тромбоза возрастает в 3-6 раз.
У некоторых пациентов при COVID-19 также возникает избыточная реакция иммунитета, при которой защитные молекулы губительно воздействуют на весь организм и в особенности сосуды. А еще может развиваться острый респираторный дистресс-синдром (ОРДС), при котором нарушается малый круг кровообращения, связывающий сердце с легкими.
Примерно у 60% переболевших новой коронавирусной инфекцией через несколько месяцев наблюдаются признаки воспаления миокарда (миокардита) или воспалительное поражение серозной оболочки сердца (перикардита).
Что такое эндотелиальная дисфункция?
Эндотелием называют внутреннюю оболочку сосуда. От нее зависит эффективность кровотока и получение тканями кислорода из крови. Эта оболочка стенки сосудов очень тонкая — всего один слой плоских эпителиальных клеток.
Из-за постоянного контакта с кровью, при заражении болезнь легко поражает эндотелий. В результате клетки сначала перестают передавать питательные вещества из крови, а затем отмирают. Воспаление перекидывается на более глубокий слой сосуда, в зоне повреждения начинают расти холестериновые бляшки, формируются тромбы, из-за сужения просвета сосуда развивается ишемия. Снижение эластичности вен приводит к варикозу.
Для коррекции дисфункции эндотелия используют лекарства-ангиопротекторы. Они помогают защитить сосуды от негативных факторов и восстановить поврежденные стенки. В частности, в таких препаратах содержатся статины, снижающие уровень холестерина.
Факторы риска возникновения проблем с сердцем, на которые нельзя повлиять
Состояние сердечно-сосудистой системы во многом зависит от наследственности, врожденных заболеваний и возраста. Ни один из этих параметров мы не можем контролировать, но мы можем учитывать их при профилактике заболеваний.
Если у чьего-то отца или брата были проблемы с сердцем в возрасте до 55 лет, у такого человека выше риск столкнуться с аналогичными проблемами. То же касается и здоровья матери и сестры, но в случае женщин состояние здоровья отслеживают до 65 лет.
Что касается врожденных пороков сердца и сосудов, некоторые из них могут долгое время не давать о себе знать. Человек и его близкие могут даже не подозревать, что в организме есть такая важная особенность.
Пороки сердца делят на «синие» и «белые» в зависимости от того, смешивается ли в сердце венозная кровь с артериальной. Впрочем, даже если этого не происходит, аномалия в развитии органа не становится менее опасной. К счастью, современная медицина способна исправить многие из пороков даже у младенцев, да так, что в дальнейшем они не будут влиять на рост ребенка.
Генетические нарушения в строении сердца чаще всего обнаруживаются в возрасте до 5 лет. Кардиомиопатия приводит к тому, что орган развивается неправильно, например, какие-то отделы оказываются несоразмерно увеличенными. Это также может быть следствием инфекции. В более старшем возрасте, особенно при гормональных всплесках и при повышенных нагрузках в школе, на первое место у детей и подростков выходят проблемы, связанные с повышенным давлением, суженными сосудами и недостаточным кровоснабжением органов.
В период с 19 до 30 лет гипертония тоже нередкий диагноз. Но теперь уже причиной чаще становятся холестериновые бляшки в сосудах. В 30-40 лет эта проблема становится еще более острой. К тому же может появиться ишемия из-за недостатка кислорода для питания сердца, а это уже предшественник стенокардии или даже инфаркта.
В зрелом возрасте в 40-50 лет из-за прогрессирующей ишемии и гипертонии возрастает риск сердечной недостаточности. Сердце постепенно слабеет, кислорода и питательных веществ не хватает уже не только ему, но и остальному организму. В острой форме это тоже может привести к инфаркту. После 50 гипертония и атеросклероз наблюдаются даже у прежде здоровых людей. И именно у представителей этой возрастной категории чаще всего происходят инфаркты и инсульты.
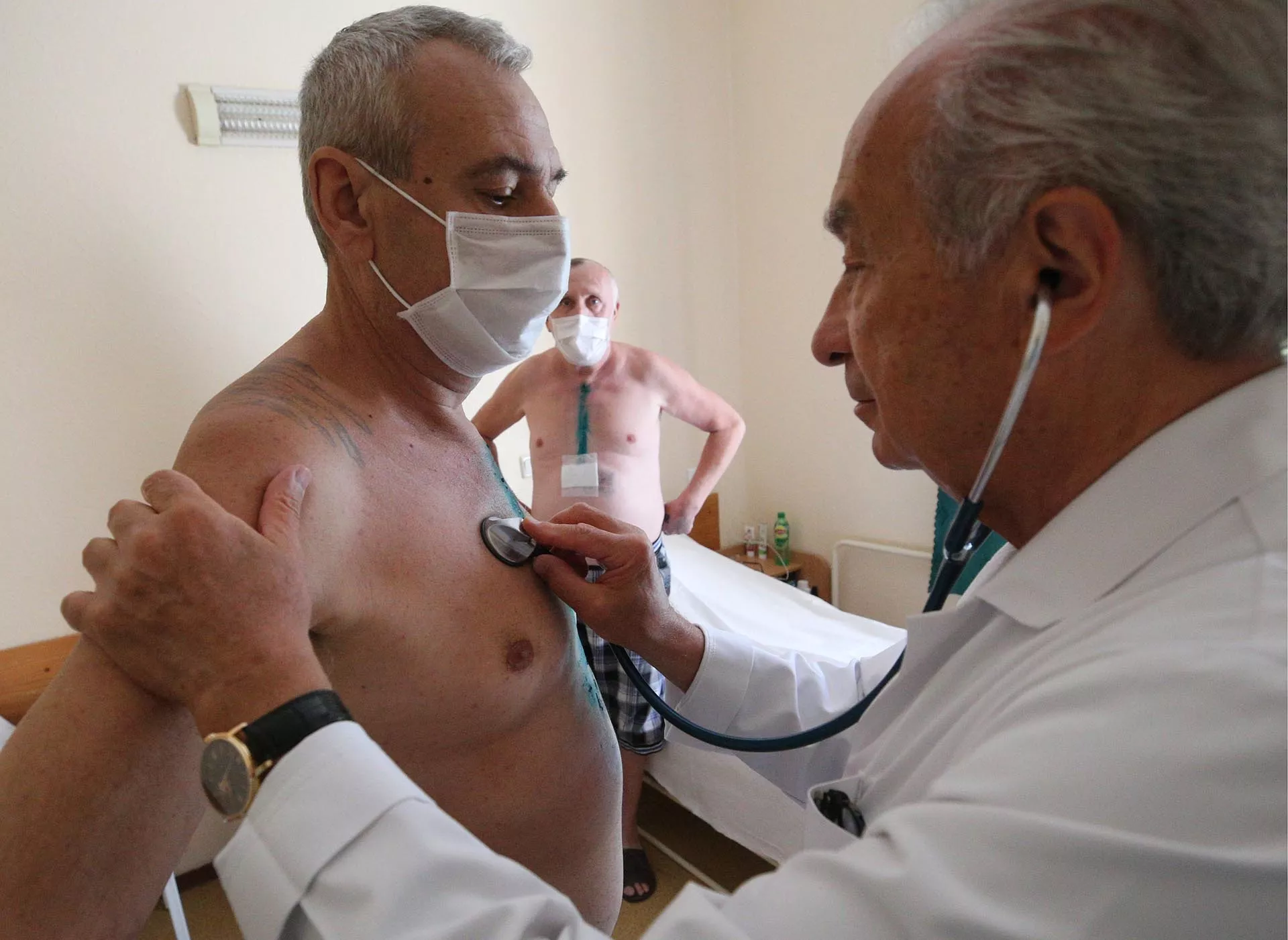
Как проверить работу сердца
Главные специалисты по сердечно-сосудистым заболеваниям — кардиологи. Именно с ними нужно консультироваться тем, кто хочет избежать проблем со здоровьем подобного рода. Если человека волнует состояние вен, можно также обратиться к флебологу. В частности, пациенты записываются к ним при варикозе и тромбозах.
Оценить состояние сердечно-сосудистой системы врачам помогает целый ряд обследований и анализов.
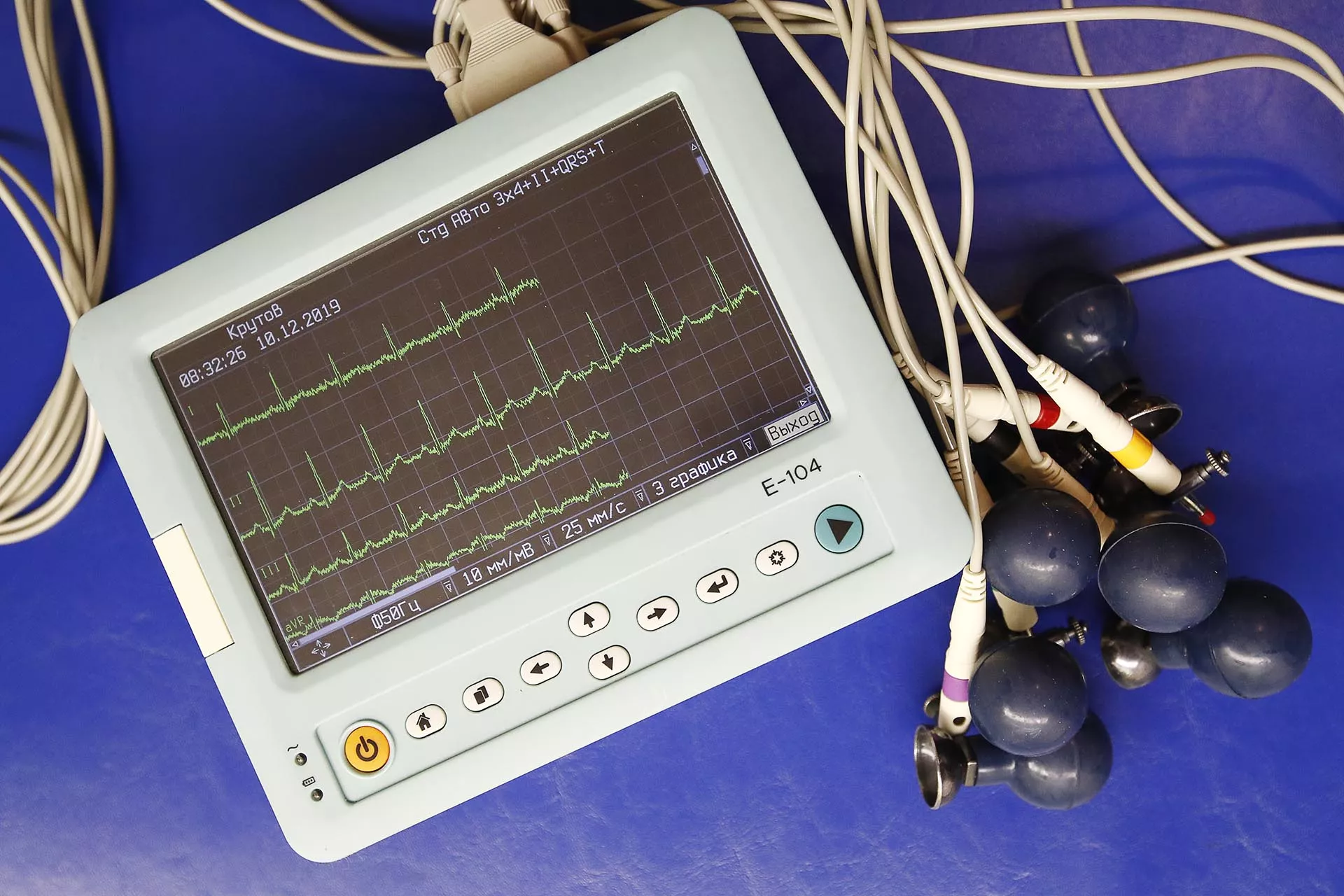
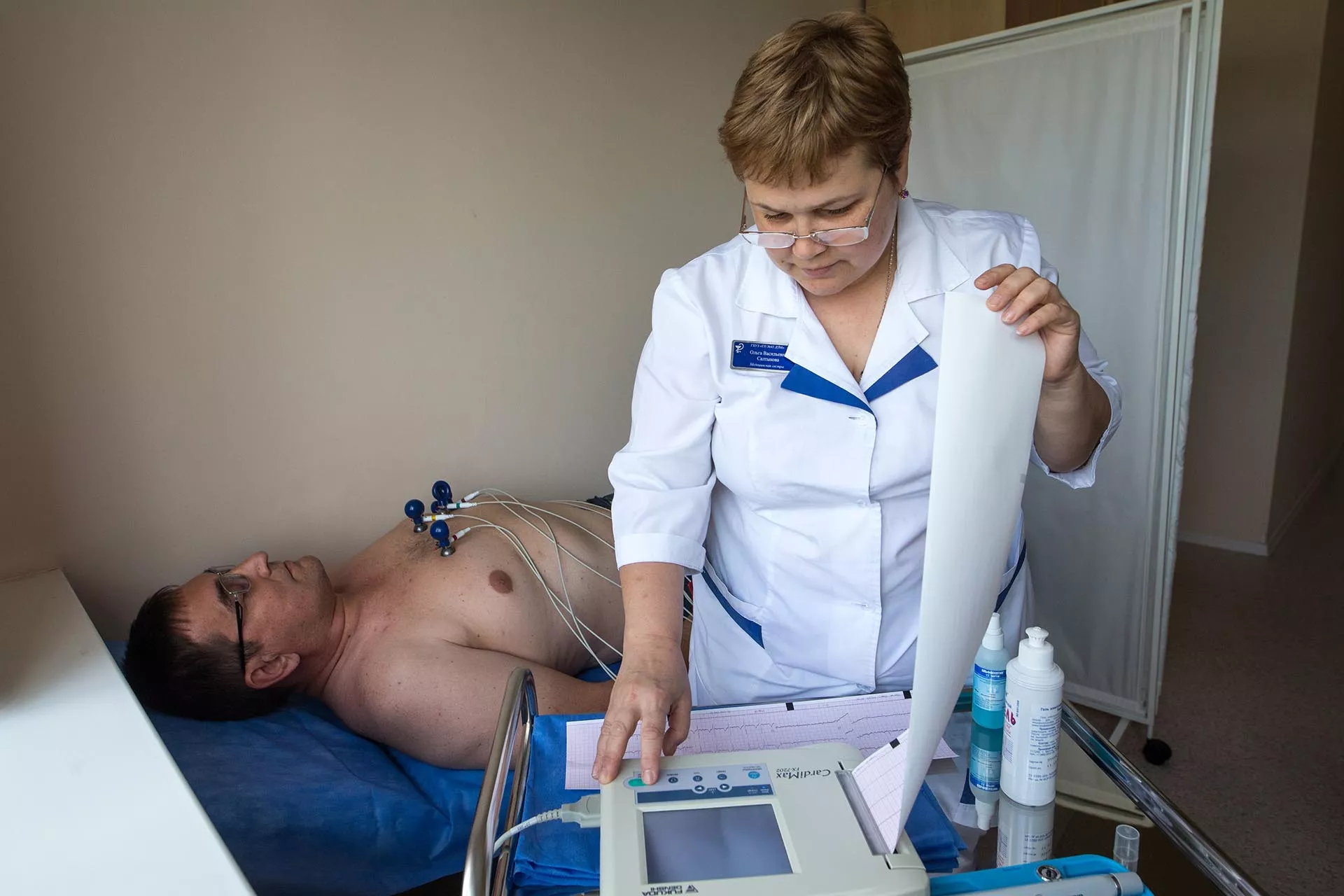
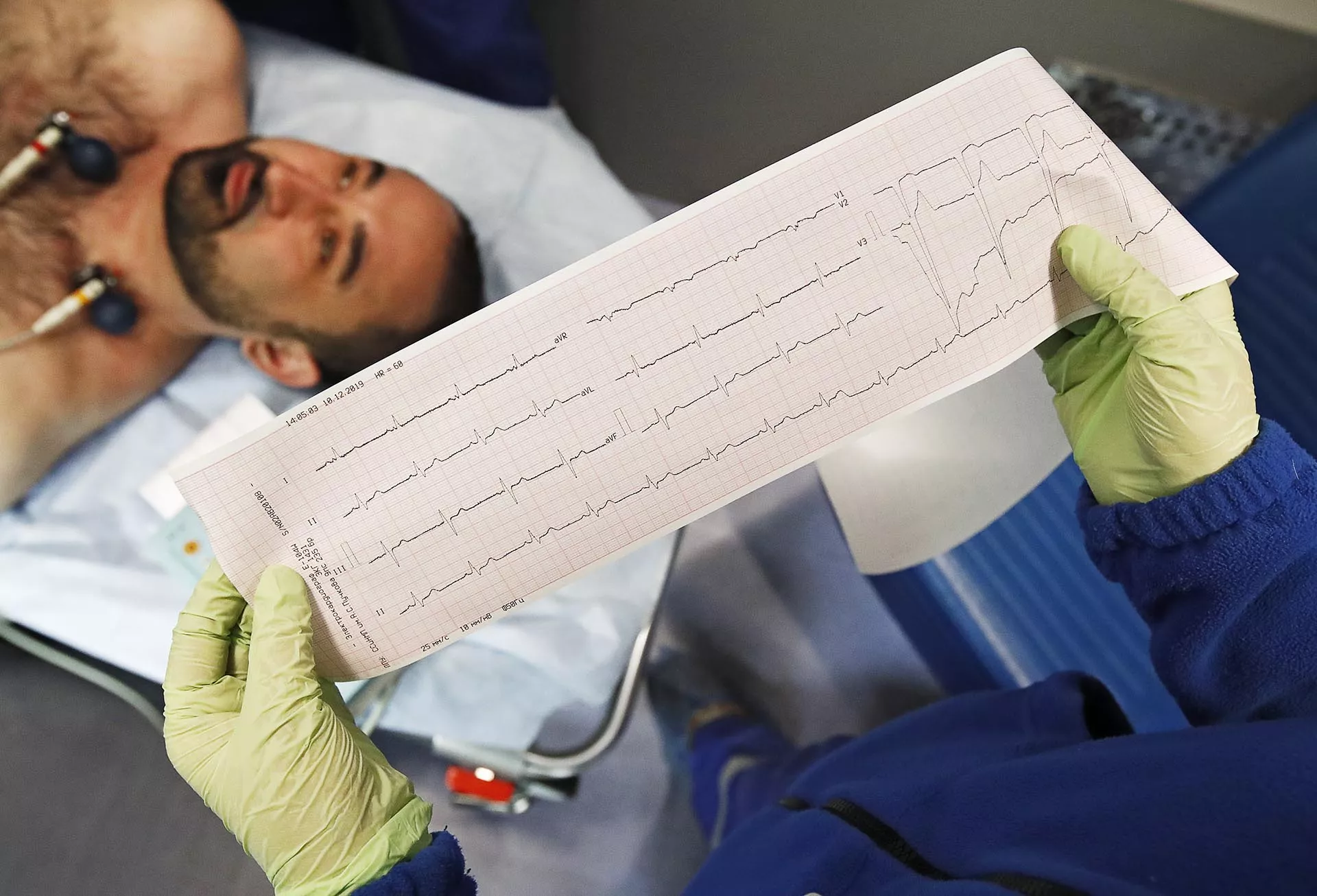
Электрокардиограмма (ЭКГ) — наиболее распространенный вид скрининга, но позволяющий оценить только текущее состояние пациента. Этот метод укажет на косвенные признаки гипертонии, увеличение размеров полостей сердца, нарушение проводимости.
Холтеровское мониторирование — ЭКГ на протяжении суток или более длительного времени. Такое исследование помогает сравнить, как сердце работает в течение дня при нагрузках, во время отдыха, во сне. Так можно выявить, например, непостоянную аритмию, ишемию.
Нагрузочные пробы — оценка состояния организма при нагрузках. Обычно для этого используется велотренажер или беговая дорожка. Так можно по крайней мере косвенно оценить состояние сосудов сердца, в то время как ЭКГ не дает подобной информации. Также это основное обследование при профилактике инфаркта.
ЭХОКГ — ультразвуковое исследование (УЗИ) сердца, при котором оценивают его размер в целом и параметры отдельных полостей, состояние клапанов, насосную способность органа. В частности на ЭХОКГ выявляются пороки сердца и некоторые кардиомиопатии, становятся понятны последствия инфаркта, нагрузка на мышцу при заболеваниях легких.
Как и простое ЭКГ, УЗИ сердца могут проводить в формате стресс-теста на беговой дорожке или велотренажере. Если состояние человека не позволяет их использовать, применяют альтернативный метод. Пациент получает особый препарат, увеличивающий пульс и давление, как при нагрузке. Сам обследуемый при этом просто лежит на кушетке.
Допплеровское исследование — ультразвуковая методика, которую применяют, чтобы оценить скорость кровотока в сосудах сердца.
Коронарография — рентген сердца и сосудов с контрастом при ишемии. Его могут проводить в стационаре либо амбулаторно в формате компьютерной томографии (МСКТ). В первом случае, если обнаруживается значительное сужение сосудов, врачи могут сразу же установить стент — металлическую пружинку, расширяющую узкое место, чтобы восстановить кровоток.
КТ сердца — стандартная компьютерная томография, которая позволяет увидеть травмы сердца, врожденные пороки и аномалии развития сосудов, опухоли, тромбы.
Рентгенография грудной клетки — обычный рентгеновский снимок, позволяющий оценить размер сердца и его положение.
Радионуклидное исследование — вспомогательные методики с использованием специального аппарата и радиоактивного контрастного вещества. С их помощью можно получить дополнительную информацию об анатомии сердца и его функциональных особенностях, например, степень наполнения миокарда кровью. Такие исследования могут проводиться в том числе под нагрузкой.
МРТ сердца — единственный способ без операции выявить воспаление миокарда. Также это исследование помогает обнаружить аритмогенную дисплазию правого желудочка и опухоли. В этом случае тоже используется контраст, но в отличие от коронаграфии и тем более радионуклидных методик применяются вещества, не влияющие на почки. В том числе такое МРТ могут делать люди с аллергией на йод. А по сравнению с ЭХОКГ это более объективный и точный способ диагностики.
Лабораторные анализы — при заболеваниях сердечно-сосудистой системы делают анализ крови на креатинин, общий холестерин, липидограмму, мочевую кислоту, глюкозу. Кроме того, еще до повышения уровня глюкозы в крови можно зафиксировать рост инсулина, что указывает на преддиабет. Помимо этого для пациента с нарушением ритма сердца важны показатели калия, кальция и магния. А для исключения сердечной недостаточности необходимо проверять кровь на уровень пептида NT-proBNP. Также на работу сердца может влиять состояние щитовидной железы. Чтобы оценить это, проверяют уровень гормонов ТТГ и Т4 (свободного).
Как поддержать здоровье
Главный способ профилактики сердечно-сосудистых заболеваний — здоровый образ жизни. Мы уже говорили о том, что курение, недостаточная физическая активность, избыточный вес, неправильное питание, пристрастие к алкоголю повышают риск возникновения проблем. Так что необходимо избавиться от вредных привычек, наладить питание и добавить в свою жизнь хотя бы немного спорта и движения.
Регулярная быстрая ходьба, бег и подъемы по лестнице помогают укрепить сердечную мышцу, насытить организм кислородом и улучшить кровоток. При этом положительный эффект заметен почти сразу даже при небольшом изменении образа жизни: для начала достаточно просто начать больше ходить пешком или периодически работать стоя. Заодно это будет способствовать снижению стресса и улучшению настроения.
Регулярная быстрая ходьба, бег и подъемы по лестнице помогают укрепить сердечную мышцу, насытить организм кислородом и улучшить кровоток
Старайтесь съедать в день хотя бы 400 г овощей и фруктов. Следите, чтобы в рационе были рыба, нежирная индейка и курица. Также подойдет мясо кролика. Не стоит налегать на свинину и баранину, а также на сосиски и колбасы. Кроме того, будьте внимательны к количеству легкоусвояемых углеводов в меню: мучного, сладостей. Помните, что сахар в большом количестве содержится не только в кондитерских изделиях, но и в сочных фруктах. Например, 100 г спелого банана можно сравнить с четырьмя чайными ложками сахара, а хурмы, граната и винограда — с тремя.
Для профилактики ожирения, диабета, аритмии, ишемии и других заболеваний также важен хороший сон. Если человек страдает от бессонницы или имеет физиологические нарушения, мешающие отдыху, стоит обратиться к врачу-сомнологу. Например, громкий храп может свидетельствовать об апноэ — задержках дыхания, которые приводят к кислородному голоданию и уменьшению частоты сердечных сокращений.
Помимо общедоступных способов позаботиться о сердце и сосудах, можно также использовать специальные лекарственные средства. Но не стоит выписывать себе препараты самостоятельно. Прежде чем покупать и пить таблетки, лучше проконсультироваться с врачом, сделать обследования и сдать анализы.
Сделать это можно, например, в одном из сотен сосудистых центров и первичных сосудистых отделений, работающих по всей стране. Благодаря нацпроекту «Здравоохранение» в последние годы многие из них получили новое современное оборудование.
Подпишитесь на новости национального проекта